2026年1月16-18日,中国临床肿瘤学会(CSCO)白血病、淋巴瘤及骨髓瘤专家委员会工作会议暨2026年CSCO血液肿瘤学术大会在海口正式召开。会议期间,厦门大学附属第一医院徐兵教授系统阐述了滤泡性淋巴瘤(FL)从精准分层诊疗到未来研究方向的完整新体系,为临床医生优化治疗策略、把握领域未来提供了重要参考。

Q1
当前滤泡性淋巴瘤(FL)诊疗已迈入精准分层时代。结合最新指南推荐及我国患者的发病特点,您认为当前整体诊疗格局呈现哪些核心特征?在不同分期及不同风险分层患者的治疗策略选择上,形成了怎样的核心逻辑?
徐兵教授:滤泡性淋巴瘤是一种常见的惰性淋巴瘤。在我国,其发病年龄较欧美国家更为年轻,发病率也相对较低,但总体疗效与欧美国家相似。目前该病的治疗采取分层策略,主要依据临床分期进行划分。
对于Ⅰ期或局限Ⅱ期患者,通常建议进行积极治疗。这部分患者通过放疗或联合抗CD20单克隆抗体单药治疗,可使约半数患者获得长期生存,达到功能性治愈。而对于非局限Ⅱ期、Ⅲ期或Ⅳ期患者,一般遵循“观察等待”原则,即在无治疗指征时暂不干预,出现指征时再启动治疗。
在暂无治疗指征的患者中,仍需进一步精准分层。特别是对于高危,尤其具有高转化风险的患者,可考虑采用CD 20单抗等药物进行单药治疗,这不仅能显著延长至下次治疗的时间,也有助于降低病理转化风险。对于已具备治疗指征的患者,目前指南推荐采用免疫化疗或无化疗方案。现有研究表明,两类方案在有效率、无进展生存期和总生存期方面疗效相近。当前该领域的研究核心聚焦于如何进一步提升一线治疗的疗效,同时降低相关不良反应。
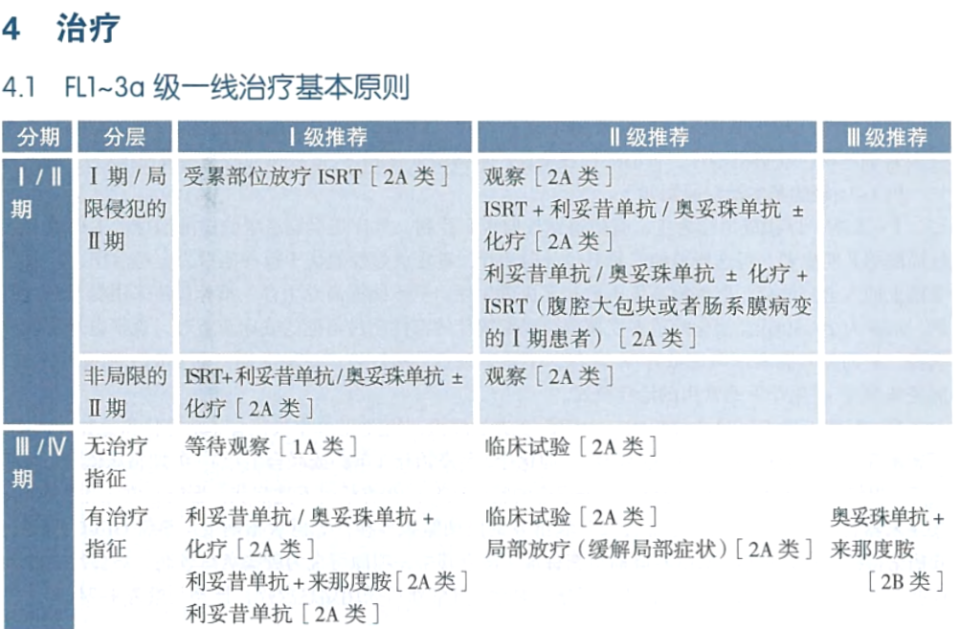
中国临床肿瘤学会(CSCO)淋巴瘤诊疗指南2025-滤泡性淋巴瘤
Q2
近年来滤泡性淋巴瘤诊疗领域涌现出诸多关键进展,精准评估工具与治疗方案均有突破。您能否分享一下哪些最新进展令您印象深刻或对领域具有重要价值?从最新进展中,可折射出该领域哪些核心趋势?
徐兵教授:滤泡性淋巴瘤现已进入精准诊疗时代。传统的预后模型,如滤泡性淋巴瘤国际预后指数(FLIPI)、FLIPI-2及FLIPI-PI,已难以完全满足当前的临床需求,因此建立更为精准的分层体系至关重要。在观察等待期的患者中,新的分层体系已经建立:主要依据乳酸脱氢酶水平升高及≥4个淋巴结区域受累这两项指标,可将患者分为低危、中危及高危组。对于高危患者,可采用CD20单抗单药等药物进行早期干预治疗,以降低其早期进展风险。
对于其他患者,最新的FLIPI24模型提供了更优的预后工具。该模型于2025年在Journal of Clinical Oncology杂志正式发表,其运用年龄、LDH/ULN、B2M、HGB和WBC这5项简易的临床指标,能够比FLIPI、FLIPI-2或FLIPI-PI更准确地预测患者总生存期,有望在未来成为滤泡性淋巴瘤中替代传统模型的新标准。
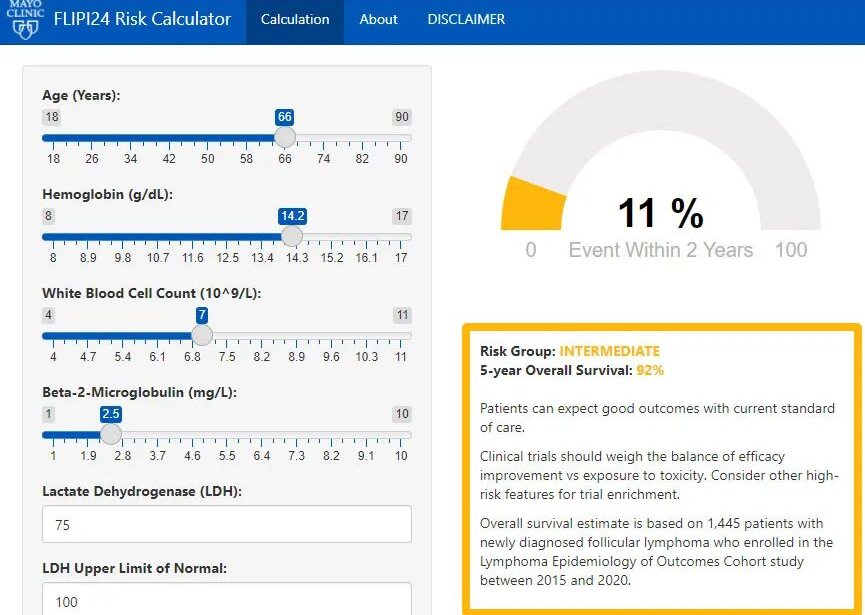
在线网址示意图https://rtools.mayo.edu/flipi24_calculator/
其次,在预测早期进展方面,治疗后24个月内疾病进展是明确的不良预后因素,但临床上通常需更早进行预测。为此,中国滤泡淋巴瘤工作组基于中国患者数据,通过机器学习技术成功建立了全新的FLIPI-C预后模型,并于2025年发表于Biomarker Research杂志。该模型基于LMR >10、β2-MG升高、LDH>ULN、Hb<12 g/dl、LN>4 ,SUVmax>10这6项易于获取的临床指标,可显著预测POD24的发生,且预测准确性明显优于FLIPI、FLIPI-2及FLIPI-PI。此模型在欧美人群的前瞻性临床研究数据库中也得到了验证,其预测效能同样优于传统评分系统。

FLIPI-C预后模型发表于Biomarker Research杂志
治疗后的疗效评估亦极为重要。目前认为,除达到完全代谢缓解外,治疗结束后微小残留病的监测同样具有关键价值。若两者均为阴性,患者早期进展风险低于7%;若两者均为阳性,其早期进展风险可高达80%。
综上,滤泡性淋巴瘤的诊疗已实现全方位精准化。对于暂无治疗指征的患者,可进行精准预后评估以指导监测策略;对于需治疗的患者,可根据预后分层选择个体化治疗方案。对于FLIPI-C高危、易早期进展的患者,可调整治疗策略以改善结局。同时,治疗后的综合评估与初诊评估相结合,共同构成了完整的精准诊疗闭环,从而最终提升治疗疗效。
Q3
您认为未来滤泡性淋巴瘤的治疗领域应重点在哪些研究方向寻求突破?结合我国临床实践现状,您认为应如何让更多滤泡性淋巴瘤患者切实受益于前沿诊疗趋势?
徐兵教授:滤泡性淋巴瘤未来的研究方向主要集中于以下四个方面。
首先,是迈向更加精准的诊断与治疗。当前,弥漫大B细胞淋巴瘤已建立起精细的分子分型体系,从而能够指导“R-CHOP+X”等个体化治疗策略的应用。相比之下,滤泡性淋巴瘤尽管已取得显著进展,但其分子分型的临床转化仍需进一步突破。深化分子层面的认知,是实现真正精准治疗的首要前提。
其次,优化初诊患者的治疗方案,核心目标是进一步提升疗效并降低毒性。厦门大学附属第一医院血液科团队在ASH 2025上报告了泽布替尼联合奥妥珠单抗(ZO方案)一线治疗高肿瘤负荷滤泡性淋巴瘤的II期研究结果,初步显示出深度缓解和良好耐受性:客观缓解率达到100%,完全缓解率达80%,且获得完全缓解的患者中,有67%达到了微小残留病阴性。该方案在保持卓越疗效的同时,副作用显著降低,有望成为一种高效低毒的一线治疗选择。未来,一线治疗的探索方向还包括将双特异性抗体等新药前移。总体趋势是高效、低毒且能改善患者生活质量的无化疗方案将日益受到重视,而传统化疗在生存期长的惰性疾病患者中的地位将逐渐下降。
第三,针对难治复发患者的治疗策略探索。对于此类患者,尤其是早期进展(POD24)的患者,常规免疫化疗效果有限。此时,无化疗方案是重要的选择,目前主要包括EZH2抑制剂、BTK抑制剂等。对于大于等于三线治疗或POD24的患者,CAR-T细胞疗法、双特异性抗体等细胞免疫治疗亦显示出显著疗效,地位日益凸显。未来的核心挑战在于如何合理“排兵布阵”,对不同机制的治疗方案进行有序组合与排布,以期让患者以最小的治疗代价,获得最长的生存时间和最佳的生活质量。
第四,强调前瞻性的全程化管理。随着新型疗法不断涌现,滤泡性淋巴瘤患者的生存期显著延长,疾病管理模式正在向慢性病转变。因此,临床关注点不仅在于延长生存,更需注重患者的长期生活质量和以患者为中心的全面管理。只有通过系统性的全程化管理,才能最大程度地延长患者生存期,并同时提升其生活质量。